ما هو اللوكيميا؟
اللوكيميا هي ورم دموي يتميز بانتشار وتراكم مستنسخات الورم في نخاع العظام والدم المحيطي والأعضاء اللمفاوية.
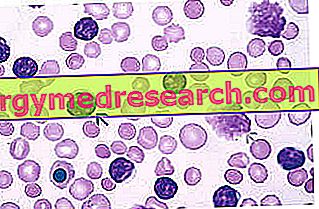
الفحص الموضوعي
يسبق التشخيص دائما الكشف عن البيانات السريرية للمريض ( anamnesis ) والفحص البدني ، والذي من خلاله يتم طلب وجود عقد ليمفاوية متضخمة أو زيادة في حجم الكبد والطحال. بالإضافة إلى ذلك ، يسمح الفحص الطبي بتقييم: الحالات العامة ، الحمى ، التعرق ، فقدان الوزن ، العدوى ، الأنيميا السابقة أو الحلقات النزفية.
اختبار الدم
تعداد الدم الكامل والتقييم المورفولوجي عن طريق مسحة الدم المحيطية هي أساسية للتوجيه التشخيصي.
- العد الكامل للدم
- عدد الخلايا: عدد خلايا الدم الحمراء والكريات البيضاء والصفائح الدموية.
- مستوى الهيموغلوبين.
- لطاخة الدم المحيطية
- يتم تقديم عينة الدم المحيطية المأخوذة من المريض وإرسالها إلى مختبر التحليل إلى الفحص المورفولوجي تحت الميكروسكوب للتأكد من وجود الانفجارات.
- تحديد البارامترات الكيميائية: آزوتيمية ، غليسيمية ، ترانساميناس ، إلخ.
- الملف البيوكيميائي لوظيفة الكلى ، إنزيمات الكبد والبيليروبين في الدم ، يوريميكيا ، LDH ، بيتا 2-ميكروغلوبولين الدم (مؤشرات أداء الكلى والكبد).
في حالة اللوكيميا ، من خلال فحص الدم ، بشكل عام ، نسلط الضوء على:
- فقر الدم : انخفاض في تركيز الهيموجلوبين وعدد خلايا الدم الحمراء.
- نقص الصفيحات : انخفاض في عدد الصفائح الدموية.
- كثرة الكريات البيضاء : زيادة في عدد الكريات البيض (أقل في كثير من الأحيان ، لوحظ وجود حالة من الكريات البيض ، مع انخفاض في عدد خلايا الدم البيضاء).
تفسير اختبار الدم
ملاحظة مرجعية: سرطان الدم الليمفاوي الحاد = LLA ؛ اللوكيميا النخاعية الحادة = LMA؛ سرطان الدم الليمفاوي المزمن = LLC ؛ ابيضاض الدم النقوي المزمن = CML.- معظم المرضى تظهر بعض الشذوذ في عدد الدم. تسمح اللطاخة المحيطية بتسليط الضوء على وجود الانفجارات في المرضى الذين يعانون من اللوكيميا الحادة . في توصيف نماذج LLA من الضروري اللجوء إلى تطبيق التقنيات المناعية للحصول على تعريف تشخيصي كامل ، على عكس LMA ، حيث يكون التشكل والكيمياء الخلوية مؤشرا بشكل كاف ، للتمييز بين الأنواع الفرعية المختلفة.
- يجب أن تكون الخلايا الليمفاوية ذات الدرجة المتغيرة (العدد المرتفع من الخلايا الليمفاوية بين 10000 و 150.000 / mm3) موجودة لتشخيص CLL. العد النيوتروفيل المطلق عادة طبيعي؛ انخفض عدد خلايا الدم الحمراء والصفائح الدموية قليلاً. وفقا للمعايير التي تم تدوينها من قبل مجموعة FAB ( الفرنسية-الأمريكية-البريطانية ، التي تنظم الشخصيات المورفولوجية والكيميائية في مخططات تسمح بتصنيف أنواع مختلفة من اللوكيميا) ، يتم توضيح شرط لتأكيد تشخيص LLC من خلال وجود عناصر لمفاوية غير نمطية (prolyphocytes) و immunoblasts و lymphoblasts) أقل من 10 ٪ في الصيغة الكريات البيض. علاوة على ذلك ، في الشريط المحيطي ، من الممكن الكشف عن الخلايا الليمفاوية الناضجة ذات السيتوبلازم الفقيرة وغير المحببة ، ووجود ظلال جرومبريشت (التعبير عن تمزق خلايا الصدمة ، نموذجي لشركة ذات مسئولية محدودة).
- يتم تعريف CML مع عدد كريات الدم البيضاء: يظهر فحص الهيموكروموسيتومتري زيادة عدد الكريات البيضاء التي يمكن أن تختلف من 20 إلى 300 × 109 / لتر WBC (WBC = عدد خلايا الدم البيضاء لكل لتر من الدم). إن التقييم المورفولوجي للدم المحيطي يكشف عن العناصر الناضجة وغير الناضجة لسلسلة المحببات العدائية ويلاحظ في كثير من الأحيان زيادة في عدد الحمضات ، وحيدة الخلية و / أو بشكل خاص الخلايا القاعدية. خلافا لاستنساخ اللوكيميا من LMA ، هذه الخلايا ناضجة وناجحة. قد يكون عدد الصفائح الدموية طبيعياً (في 60٪ من الحالات) ، أو يزيد (30٪) أو يقل. قد تكون مصحوبة صورة من فقر الدم المتواضع النتائج التي توصلت إليها من زيادة عدد الكريات البيضاء و / أو كثرة الصفيحات. عموما قلل فوسفاتيز القلوية الكريات البيض بشكل عام أو غائبة. قد تكون النتائج المخبرية الأخرى المفيدة في التشخيص ممثلة بمستويات عالية بشكل عام من تسمم اليوريميا و LDH في مصل الدم.
- لتصنيف LMA ، واستخدام البقع panoptic مناسبة (السماح للمراقبة المتزامنة من جميع خلايا الدم) من مسحات الدم المحيطية ونخاع العظم ، لتوصيف المورفولوجية. كما يتم تشخيص LMA من خلال إثبات الأدلة على الأنشطة الأنزيمية الخاصة ووجود مواد معينة تعتبر محددة لبعض أنواع الخلايا (التوصيف الكيميائي الخلوي).
نخاع العظام وفحص التمرس
يمكن أخذ نخاع العظم بطريقتين مختلفتين:
- خزعة عظمية
- شفط الإبرة النخاعي
تتكون كلتا العمليتين ، تحت تأثير التخدير الموضعي ، من ثقب عظمي (على مستوى الحرق الحرقفي ، والقص أو عظم الفخذ) لأخذ كمية صغيرة من الدم من نخاع العظم ، وشظية صغيرة من العظم في حالة الخزعة .
سيقوم الطبيب ، باستخدام المجهر ، بفحص العينة لمحاولة التعرف على وجود الخلايا السرطانية: يسمح شفط الإبرة النخاعي بإجراء فحص خلوي ، بينما تسمح الخزعة بإجراء تشخيص نسجي . يمكن أيضًا إخضاع عينة نخاع العظم التي تم جمعها إلى تحاليل تشخيصية أخرى: الفحص المورفولوجي (التحديد المجهري للانفجارات) ، والكيمياء الخلوية ، ودراسة التدفق الخلوي ، وعلم الوراثة الخلوية ، والبيولوجيا الجزيئية. يسمح نخاع العظم المستنشق ونخاع العظم بتحديد نوع اللوكيميا وتحديد نوع الاستراتيجية العلاجية التي سيتم تبنيها.
إجراء فحص تشخيصي يستخدم أحيانًا لتعميق تقييم اللوكيميا الحادة اللمفاوية و سرطان الدم النخاعي الحاد ، هو rachicentesi ، الذي يتكون من ثقب في أسفل الظهر (في أسفل الظهر). عن طريق إبرة دقيقة يتم إدخالها بين الفقرتين الأخيرتين ، يتم أخذ عينة من السائل الدماغي الشوكي (سائل يملأ الفراغات حول الدماغ والحبل الشوكي). سيتم فحص عينة الخمور في المختبر ، وتبحث عن الخلايا السرطانية أو غيرها من علامات التحوير.
ملاحظات تفسيرية على فحص نخاع العظام
- تحليل عينة نخاع العظام يحدد تشخيص اللوكيميا. إن مورفولوجية الانفجارات تجعل من الممكن التمييز بين LLA و LMA .
- عادة ما يتم عرض نخاع العظم ، في LLA ، مع ارتشاح متجانس و واضح من قبل lymphoblasts ، صغيرة ومع السيتوبلازم الفقراء ، والتي تحل محل العناصر الطبيعية للنخاع العظمي. لتشخيص AML ، يجب أن تكون 30 ٪ من الخلايا المنواة في النضح عبارة عن انفجارات ذات أصل نخاعي.
- وتتميز خلايا الميلوبلاست بأجسام أوير ، وهي عبارة عن تجمعات متعددة من المواد الحبيبية ذات اللون الأزرق الرمادي ، تشكل إبرًا متطاولة ، مرئية في سيتوبلازم مستنسخات اللوكيميا. وجود أجسام Auer هو تشخيص LMA ، لأن هذه الهياكل لا تظهر في LLA.
- في شركة ذات مسئوولية محدودة ، يظهر شفط الإبرة النخاعي متغير تسلل لمفاوي بين 40٪ و 95٪ من إجمالي الخلايا.
- في حالة CML ، يكشف نضح النخاع عن وجود خلل ملحوظ مع تضخم المحببات وغالبا أيضا سلسلة megakaryocyte. خزعة نخاع العظم تؤكد حدوث فرط تنسج نخاعي مع انخفاض ملحوظ في حجرة الإحمرار واختفاء كامل للمكون الدهني. قد تكون لحمة الألياف الشبكية لنخاع العظم طبيعية أو تزداد قليلاً (يرتبط التليف النخاعي بالمراحل الأكثر تقدماً من الأورام).
تحليل immuno-phenotypic
يسمح قياس التدفق الخلوي متعدد المسارات ، المطبق على الخلايا الموجودة في عينة دم أو نخاع عظمي ، بالتمييز بشكل أعمق مع مجموعة الخلايا التي تشارك في علم الأمراض: يسمح التنبيه المناعي ، بعد وضع العلامات بأجسام مضادة أحادية النسيلة ، بتحديد مستضدات معينة. من السطح ، مما يسمح بالتالي لطباعة الاستنساخ (يميز ، على سبيل المثال ، التوسع أحادي النسيلة B أو CD5 + في LLC).
الملاحظات التفسيرية حول التحليل المناعي الفطري
- في اللوكيميا اللمفاوية ، فإن تحديد النمط المناعي يسمح بتحديد خصائص الخلايا الليمفاوية: مع تحديد cytofluorimetry يتم التعرف على أصل الليمفاويات (يميز الخلايا البائية من T). تعلن شركة ذات مسؤولية محدودة بعض المستضدات السطحية مثل CD38 ، CD19 ، CD20 ، CD23 ، CD52 الخ علاوة على ذلك ، يسمح قياس التدفق الخلوي بعرض مظاهر التداخل السطحي والتعبير الأحادي النسيلة في اللوكيميا اللمفاوية (مثال: كل الخلايا تعبر عن السلاسل الخفيفة فقط من Ig من النوع κ أو فقط من النوع λ). تقابل خلايا الورم مجموعة ثانوية ثانوية من الخلايا البائية التي تعبر على الغلوبولين المناعي لسطح الخلية M (IgM) و Immunoglobulin D (IgD) أو مستضد CD5 + المرتبط بـ T clones.
- بعض مستضدات محددة من سلالة النخاع ، مثل CD13 ، CD33 ، CD41 الخ وقد تم استخدامها لتشخيص LMA : تحديد النمط المناعي من خلال استخدام الأجسام المضادة وحيدة النسيلة يظهر أكثر أو أقل من محددات السطح و / أو السيتوبلازمية ، والتي تسمح بتحديد مراحل مختلفة من تمايز الخلايا.
التحليل الوراثي الخلوي والجزيئي
نقوم في المختبر بفحص الكروموسومات والجينات والتعبير عن النصوص المكتسبة من خلايا الدم ونخاع العظم والعقد اللمفاوية لتحديد نوع اللوكيميا.
- التحليل الوراثي الخلوي التقليدي (إعادة بناء النمط النووي): كشف يكشف وجود تشوهات صبغية في الخلايا المرضية. يتعرف هذا التحليل على الحالات الشاذة "الأولية" (الموجودة في جميع الخلايا غير الطبيعية) ، المسؤولة عن المراحل المبكرة من التحول. يحدد التعديلات "الثانوية" المسؤولة عن مراحل التطور النسيلي. يجب أن يحدد الآفات غير ذات الصلة بإمراض المرض ، لأنه تعبير بسيط عن عدم الاستقرار الوراثي.
- التحليل الخلوي الخلوي الجزيئي : FISH (التهجين الفلوري في الموقع) هو بحث يجمع بين كفاءة علم الوراثة الخلوية والتقنيات الجزيئية. تسمح المسابير المسمى بالفلوروكروم بالكشف في الكروموسومات أو في نوى الطور البيني عن وجود تسلسل د ن أ من ترتيب الحجم بين عشرات ومئات الكيلوبايت.
- تقنيات البيولوجيا الجزيئية : PCR (تقنية تحليلية حساسة ، تكتشف وجود خلايا "نادرة") ، RT-PCR (PCR يسبقه النسخ العكسي) ، إلخ.
الملاحظات التفسيرية على التحليل الخلوي والجزيئي
- لتشخيص سرطان الدم النخاعي المزمن ، لا غنى عن الاختبارات الخلوية الوراثية. يمكن رؤية كروموسوم فيلادلفيا في 90-95 ٪ من حالات CML. استخدام FISH (التهجين الفلوري في الموقع) باستخدام تحقيقات محددة لجينات BCR و ABL ، يسمح لقياس استنساخ Ph إيجابي. يحدد تحليل RT-PCR نوع نسخة BCR / ABL. على وجه الخصوص ، فإن التحليل التفصيلي للنسخ الثلاثة المختلفة (p210 ، p190 ، p230) ، ومن ثم من البروتينات الشاذة المختلفة ، يسمح بتوثيق أن هذه هي أكثر ارتباطاً بشكل متكرر مع أنماط مرضية مختلفة: p210 - متكررة في CML ، نادرة في LLA . p190 - متكرر في LLA ، نادر في CML ، نادر في LMA ؛ p230 - LMC مع وجود قوي من السكان المحببة الناضجة.
- يتميز LMA بالعديد من التشوهات الصبغية التي تم تحديدها واستمرار تحديدها: وهي تسمح ، على نحو خاص ، بالتمييز بين اللمفومات الناتجة عن نشوء novo من البدائل الثانوية. وبالتالي فإن التغيرات الوراثية الخلوية والجزيئية تمثل مرجعا دقيقا لتحديد علامات محددة لأنواع مختلفة من LMA ، مهم للتشخيص وللآثار النذير.
- التحليل الوراثي الخلوي لـ LLA يكشف عن وجود انحرافات كروموسومية في 90٪ من المرضى. 30-50 ٪ من أشكال LLA تقدم النمط النووي pseudodiploid ، في حين أن 30 ٪ لديها بنية hyperdiploid (تغييرات في عدد الكروموسومات). الانحرافات الهيكلية الموجودة مع ترددات أكثر هي: t (9؛ 22)، t (4؛ 11)، t (8؛ 14) t (1؛ 19) t (11؛ 14) t (7؛ 14)، 6q- .
- تشمل الحالات الشاذة الوراثية الخلوية الموجودة في LLC : +12 (تثلث الصبغي 12 الموجود في 25٪ من الحالات) ، 14q + ، التغيرات الهيكلية للكروموسومات 13 ، 11 ، 6 ، 17 (على وجه الخصوص ، حذف الذراع الطويلة للكروموسومات 13 ، 6 و 11 وحذف الذراع القصير للكروموسوم 17). من بين العوامل البيولوجية المطلوبة تم تحديدها: طفرة الجينات التي تنظم إنتاج Ig ، التعبير عن البروتين ZAP-70 (كيناز التيروزين المعبر عنه في اللمفاويات التائية العادية: واحدة من طفراته تحدد تشخيص أسوأ) ، والتعبير عن "الجين الورمي p53.
- في LLA ، تشوهات موجودة عادة هي: نقل t (8 ؛ 21) بين الكروموسومات 8 و 21 ، الذي يحدد أصل علامة جزيئية تسمى AML1 / ETO ؛ t (15؛ 17) والطفرة الجزيئية PML / RAR alfa؛ التعديلات التي تنطوي على الفرقة الكروموسومية 11q23 والكروموسوم 3.
الطبيب ، أثناء صياغة التشخيص ، يمكن أن يصف تحليلات أخرى ، فيما يتعلق بمظهر الأعراض ونوع اللوكيميا. يمكن أن ترتبط هذه الاختبارات ، على سبيل المثال ، باستخدام صورة شعاعية للصدر وموجات فوق صوتية في البطن لإظهار تضخم في الغدد الليمفاوية أو غيرها من الأعراض ، مثل زيادة حجم الكبد أو الطحال.



