عمومية
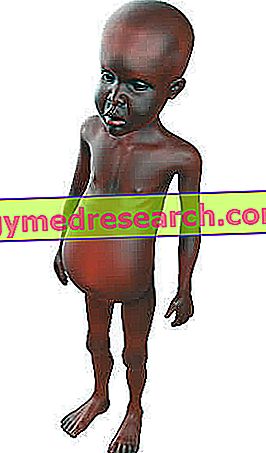
الجذام هو مرض معد مزمن ، تسببه المتفطرة الجذامية ، التي تؤثر بشكل رئيسي على الجلد والأعصاب الطرفية والأغشية المخاطية في الجهاز التنفسي العلوي والعينين .

يعرف مرض الجذام أيضاً بمرض هانسن ويعد من أقدم الأمراض التي عرفها الإنسان. كانت الحضارات القديمة في الصين ومصر والهند تخاف من الجذام ، حيث أنها تمثل مرضاً غير قابل للشفاء ومشوهة ومعدية وغالباً ما تحيط بها الوصمات السلبية. في الواقع ، الجذام هو مرض يمكن تشخيصه وعلاجه بسهولة باستخدام العلاج بالمضادات الحيوية ، وفقط إذا تم إهماله يمكن أن يتسبب بشكل خطير في إلحاق ضرر خطير ودائم بالجلد والأعصاب والأطراف والعينين.
عدوى
تتكاثر جرذومي ببطء شديد (اثني عشر يومًا أو أكثر) وقد تستغرق الأعراض عدة سنوات حتى تظهر. الجذام لديه قدرة العدوى متواضعة إلى حد ما.
يحدث الانتقال من خلال الاتصال الوثيق والممتد مع الأفراد المصابين ، حتى لو لم يتم فهم الآلية بالكامل بعد. يعتقد أن العدوى تحظى بالتفضيل من خلال التعرض لسوائل الجسم المنبعثة من المريضة عن طريق الأمراض المنقولة بالهواء ، مثل إفرازات الأنف أو من خلال قطرات اللعاب المقذوفة من الفم عن طريق السعال أو العطس (نقل الرذاذ). تشكل هذه الجسيمات هباء ، يمكن أن يتلامس مع العينين أو الأغشية المخاطية للمجرى الهوائي العلوي ويتم استنشاقه إلى الرئتين.
كما يمكن إطلاق المتفطرة الجذامية في البيئة من الآفات الجلدية للمرضى المصابين. في الظروف المثالية ، يدير العامل المعدية البقاء على قيد الحياة حتى أسابيع خارج جسم الإنسان.
معظم الناس الذين تعرضوا للإصابة بالعدوى من قبل M. leprae لا يصابون بالمرض ، لأن استجابتهم المناعية كافية لمحاربة العامل المُعدي. الأشخاص الذين تعاني من ضعف جهاز المناعة لديهم من الأمراض المزمنة المصاحبة (السكري ، فيروس نقص المناعة البشرية / الإيدز أو أمراض القلب) هم أكثر عرضة للجذام ، لأن دفاعاتهم ليست قوية بما فيه الكفاية لمهاجمة المتفطرات والقضاء عليها.
التزام منظمة الصحة العالمية
يبقى التشخيص المبكر والعلاج متعدد الأدوية (MDT) عنصرين رئيسيين في حل المرض. تم توفير استراتيجية العلاج متعدد الأدوية (MDT ، العلاج متعدد الأدوية) مجاناً من قبل منظمة الصحة العالمية (منظمة الصحة العالمية) لجميع المرضى في العالم ، بدءاً من عام 1995 ، ويوفر علاجاً بسيطاً وفعالاً جميع الأشكال السريرية للجذام.
أدى الاستخدام الواسع النطاق للعلاج متعدد الأدوية إلى الحد بشكل كبير من انتشار المرض على مستوى العالم. وتركز جهود منظمة الصحة العالمية حالياً على القضاء على الجذام على المستوى الوطني في البلدان الموبوءة المتبقية ، وعلى البلدان الأخرى ، على المستوى دون الوطني ، بحيث لم تعد تمثل مشكلة صحية عمومية.
الأعراض والأشكال السريرية
لمزيد من المعلومات: أعراض Lebbra
إن مسار الجذام بطيء للغاية: متوسط فترة حضانة الفطريات هو 5-7 سنوات تقريبًا ، ولكنها قد تختلف من بضعة أشهر إلى 10 سنوات. يعتمد ظهور الأعراض على الشكل الذي يحدث فيه المرض. الجراثيم الفطرية لها صلة مميزة بالأعصاب الطرفية ؛ في 90 ٪ من المرضى ، فإن أول علامة على الجذام ، في الواقع ، هو الإحساس بالخدر ، وذلك بسبب تورط النهايات العصبية.
عادةً ما تكون الآفة الجلدية الأولى من النوع "غير المحدد" وتسبب بقعًا واحدة أو بضع بقع ناقصة التصبغ (لون أخف من لون الجلد العادي) أو حمامية (حمراء قليلاً) ، قبل أن تتطور إلى الشكل الحديدي أو الجذامي أو الحدودي (أي مع وسيطة).
اعتمادًا على نوع الجذام ، قد تتضمن الأعراض التالية:
- آفات جلدية ناقص التصبغ أو حمامي ، لا تلتئم بعد عدة أسابيع أو أشهر ؛
- خدر أو عدم حساسية اللمس أو الحرارة أو الألم في الأطراف (اليدين والذراعين والقدمين والساقين) ؛
- ضعف العضلات.
يمكن للجذام أن يتلف تدريجيا الأعصاب والعظام والمفاصل والعضلات. علاوة على ذلك ، يمكن أن يترافق تطور المرض مع بداية البقع ، والحطاطات ، والفقاعات ، والعقيدات (تسمى lepromas) و لويحات معزولة أو متجمدة على الجلد ، والتي غالبا ما تتبع تقرحات وتدمير الأنسجة.
هناك العديد من أشكال الجذام: وتتصل طبيعة وشدة المرض الذي يتطور بنوع الاستجابة المناعية التي تنشط في الكائن المضيف بعد الإصابة. في الواقع ، يقدم الجذام العديد من طرق العرض السريري (مع التقسيمات الفرعية النسبية): الأشكال الأكثر شيوعًا هي مرض الجذام والجذام الجذامي. ينتج كلا النموذجين آفات على الجلد ، لكن النوع الجذامي هو أشد.
نوع الجذام | ملامح |
مرض السل  |
|
الجذام الورمي  | الجذام الورمي هو مرض جهازي حقيقي ، قادر على التأثير على العديد من الأعضاء مثل الكلى والخصيتين والعيون والأنف. هذا النوع من الجذام هو أخطر وأخطر أشكال العدوى.
في حالة الإهمال ، قد تحدث العلامات التالية:
|
مضاعفات
إذا ترك دون علاج ، يمكن أن الجذام يؤدي إلى انتهاء صلاحية الظروف الصحية العامة. يمكن أن يؤدي تورط الجهاز العصبي المحيطي إلى حدوث ضرر دائم والتأثير على القدرة على إدراك الألم ودرجة الحرارة في الهياكل المعزولة بالفروع التالفة. يمكن أن تكون النتائج العصبية معطلة (تشوهات ممتدة).
قد تشمل المضاعفات الأخرى للجذام:
- تشويه الجروح الجلدية (القروح ، القروح ، إلخ) ؛
- العمى أو الجلوكوما.
- تشويه الوجه
- ضعف العضلات ، مع ضعف في الأطراف.
- يمكن أن يؤدي التلف الدائم داخل الأنف إلى رعاف متكرر ؛
- ضعف الانتصاب والعقم عند الرجال (لا سيما الجذام الورمي) ؛
- في الحالات الشديدة ، يمكن أن يؤدي الجذام إلى تلف الكلى ، مما يؤدي إلى الفشل الكلوي المزمن.
التشخيص
الجذام له خصائص سريرية محددة ، ولكن يجب التأكد من التشخيص بشكل مؤكد للحاجة إلى إنشاء علاج مضاد حيوي محدد. تشخيص الجذام السريرية والنسيجية.
هناك ثلاث علامات أساسية تسمح بتحديد تشخيص الجذام:
- آفات جلدية ناقص التصبغ أو حمامي مع عدم وجود حساسية ؛
- تضخم الأعصاب الطرفية ؛
- الاختبار الإيجابي البكتريولوجي لعقار هانسن: المتفطرة الجذامية هي جرثومة موجبة لصبغة الجرام ، حمض مقاوم للكحول (ملون بطريقة زيل-نيلسن) ، غير قابلة للزراعة في المختبر (لا يمكن أن تنمو في أوساط الثقافة الاصطناعية ) ، ولكن يمكن التعرف عليها شكليا عن طريق الفحص البكتريولوجي (العصية على شكل قضيب).
تتوفر المزيد من الاختبارات وتشمل:
- إنتراز الأكسجين من ميتسودا هاياشي : يتكون من اختبار جلدي مع الليبرومين ( M. leprae تقتلها الحرارة) ، والتي يمكن استخدامها لتمييز الشكل الجذامي الجذري من السل ، ولكن لا يستخدم لتشخيص المرض مباشرة ؛
- خزعة الجلد الجلدية : إذا اشتبه في ذلك ، قد يأخذ الطبيب عينة صغيرة من الجلد غير الطبيعي (الخزعة) ويرسلها إلى مختبر للتوصيف المرضي للالتهاب. ويخضع الاختبار عينة الأنسجة إلى بقعة خاصة ، لتحديد البكتيريا المقاومة للحمض ، وفي الشكل الحديدي tubercoloid ، لتسليط الضوء على وجود الأورام الحبيبية ، التي تتكون من الخلايا الليمفاوية والخلايا الظهارية وخلايا Langhans.
علاج
الجذام هو مرض يمكن علاجه. تم الحصول على هذه النتيجة الهامة بفضل إدخال العلاج متعدد الدوائية (MDT ، العلاج بالعقاقير المتعددة):
- تم تنفيذ الخطوة الأولى للمعالجة الدوائية للجذام بدءا من عام 1940 مع تطور الدابسون ، وهو دواء سمح بإيقاف مسار المرض. ومع ذلك ، استمر البروتوكول العلاجي لسنوات عديدة (بما في ذلك جميع من الحياة) ، مما يجعل من الصعب إدارة المرضى. في عام 1960 ، بدأ السيد ليبراي في تطوير مقاومة للدابسون ، وهو الدواء الوحيد الذي سبق تطبيقه واعتبر صالحًا في إدارة الجذام.
- في أوائل 1960s ، تم اكتشاف ريفامبيسين و clofazimine ، وهما مكونان من العلاج الكيميائي المتعدد.
- في عام 1981 ، أوصت مجموعة دراسة منظمة الصحة العالمية MDT ، التي تتكون من 3 أدوية في تركيبة: الدابسون ، ريفامبيسين والكلوفازيمين . هذا المزيج يسمح القضاء على الممرض والعناية الفعالة من الموضوعات المصابة.
- منذ عام 1995 ، قامت منظمة الصحة العالمية بتوفير العلاج MDT المجاني لجميع المرضى في العالم. على مدار العقدين الماضيين ، عالج أكثر من 14 مليون شخص بالجذام. إن المعالجة الحديثة المتعددة الأدوية المطبقة على نطاق عالمي لها مدة إرشادية تتراوح بين 6 و 24 شهرًا.
تهدف المعالجة العلاجية للجذام إلى وقف العدوى وتقليل المضاعفات المحتملة ، مما يسمح للشخص بأن يعيش أسلوب حياة طبيعي. اليوم ، يتم استخدام العديد من الأنظمة العلاجية التي تنطوي على مزيج من اثنين على الأقل من الأدوية (MDT) ، وهذا يتوقف على نوع الجذام وشدة العدوى. مدة العلاج ، على وجه التحديد وفقا لهذه الاعتبارات ، هي متغير. المضادات الحيوية الخط الأول المستخدمة للقضاء على العوامل المعدية هي الدابسون ، ريفامبيسين والكلوفازيمين. وتشمل المضادات الحيوية الأخرى مينوسيكلين ، أوفلوكساسين وكلاريثروميسين. بعض الكورتيكوستيرويدات الفموية (على سبيل المثال: بريدنيزون) و الثاليدومايد مفيدة في السيطرة على الالتهابات و منع تلف الجهاز العصبي ، لأنها يمكن أن تقلل من الوذمة التي تؤثر على المنطقة المصابة.
تثقيف المريض أمر ضروري. يمكن الشفاء من الجذام ، ولكن لكي تكون فعالة ، من الضروري تناول الدواء طوال مدة البروتوكول العلاجي. يمكن للمضادات الحيوية أن تمارس نشاطها على المتفطرة الجذامية من الكائن الحي المضيف ، ولكنها لا تستطيع عكس الأضرار العصبية (التخدير والشلل) أو التشوهات الناجمة عن الجذام. في بعض الأحيان ، يمكن استخدام الجراحة لتصريف أي خراجات وتحسين المظهر الجمالي أو العملي للمناطق المصابة.
لمعرفة المزيد: أدوية الجذام »
منع
على الرغم من أن خطر الإصابة بالجذام منخفض ، إلا أنه لا يزال من الممكن تقليل احتمال الإصابة بالمرض. أفضل طريقة لمنع العدوى هي تجنب الاتصال الجسدي الوثيق مع الأشخاص غير المعالجين .
الجذام اليوم
انخفض معدل انتشار الجذام بشكل ملحوظ بفضل تنفيذ البرامج العالمية من قبل منظمة الصحة العالمية.
وفي الوقت الحالي ، لا تزال مناطق عالية التوطين في بعض المناطق من البرازيل وإندونيسيا والفلبين وجمهورية الكونغو الديمقراطية والهند ومدغشقر وموزامبيق ونيبال وجمهورية تنزانيا المتحدة.
تلتزم جميع البلدان الموبوءة بشدة بالقضاء على المرض ومواصلة تكثيف أنشطة مكافحة الجذام.