أحد خصائص مرض باركنسون هو العدد الكبير من الأعراض ، سواء كانت حركية أو غير حركية ، مسؤولة عن إعاقة كبيرة ولها تأثير خطير على نوعية حياة الأفراد المصابين بهذا المرض.

سيتم وصف الأعراض الحركية النمطية لمرض باركنسون بطريقة أوسع قليلاً.
- Akinesia : من الشائع وصف أحد الأعراض الرئيسية لمرض باركنسون مع صعوبة أداء الحركات الأولية والمعقدة تلقائيًا. وقد تبين أيضا أن تنفيذ الحركات المتكررة يتغير من حيث الاتساع والإيقاع والسرعة. لذلك ، تتميز akinesia بصعوبة عالية في الحركة ، بحيث يتمكن الأفراد المتأثرون بمرض باركنسون من القيام بحركات تلقائية بصعوبة بالغة ، مثل لمس وجوههم أو عبور أذرعهم أو عبور أرجلهم. بالإضافة إلى ذلك ، يتم تقليل حركة البندول العادية للأذرع ، والتي عادة ما تتبع الخطوة ، أثناء المشي ، مع عدم وجود تعبير للوجه ، كما يتم تقليل الإيماء المرتبط بالمحادثة ، كما يتقلص عمل البلع التلقائي. مما يسبب تراكمات اللعاب في الفم ، وهي ظاهرة تسمى عادة السيلان.
- Bradykinesia : يمثل أكثر الأعراض المميزة لمرض باركنسون ويتكون في فترة طويلة من الكمون بين الأمر وبداية الحركة. والنتيجة هي انخفاض سرعة تنفيذ الحركات الحركية مقارنة بالظروف العادية. يمكن للأفراد المصابين بمرض باركنسون أن يقوموا بتنشيط عضلة النغمة بشكل صحيح ويمكنهم أيضًا قيادة المضاد للسماح لهم بالتحرك في الاتجاه الصحيح. تمكنوا من قيادة العضلات بشكل صحيح ، حتى ولو بطريقة أبطأ بكثير من الأفراد الأصحاء. لهذا ، يتم تنفيذ برنامج المحرك الصحيح بطريقة خاطئة.
تعميق: المنطقة القاعدية من القشرة الدماغية هي المسؤولة عن مدخلات المجمع الشفاف المخطط. من المهم التأكيد على أن المنطقة القاعدية من القشرة يجب أن تكون قادرة على ضمان تنفيذ الحركة عندما لا يزال السلوك الحركي غير مثبت بشكل جيد. بعد التعلم ، تسمح العقد القاعدية بتنفيذ برنامج السيارات تلقائيًا ، ولكن بطريقة دقيقة. في حالة حدوث الضرر على مستوى العقد القاعدية ، فإن الآليات القشرية تدخل حيز التنفيذ. ومع ذلك ، فإن الأخيرة أقل مرونة وأقل دقة لتنفيذ برامج السيارات. والنتيجة هي فقدان التلقائية في الحركة.
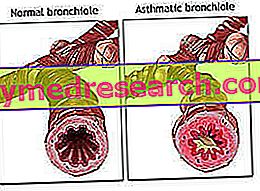
- تصلب : العضلات متوترة باستمرار ، حتى عندما يبدو الشخص الذي يعاني من مرض باركنسون مسترخياً. هذا الشكل من hypertonia ليست انتقائية لبعض مجموعات العضلات ، ولكن يتجلى مع وجود انتشار معين في العضلات المثنية في الجذع والأطراف. بالإضافة إلى ذلك ، يؤثر أيضًا على عضلات الوجه الصغيرة واللسان والحنجرة. ليس من غير المألوف بالنسبة للمرضى الذين يعانون من مرض باركنسون أن يشعروا بالألم أثناء الليل بسبب الصلابة والاتساق الأكبر للعضلات. بعد الحركة ، يكون جزء الجسم الذي تحرك قادرًا على الحفاظ على الموضع الجديد ، وتقبل المواقف الغريبة. في عام 1901 ، تم اكتشاف نوع من الصلابة النموذجية لمرض باركنسون ، يسمى ظاهرة العجلة المسننة وتميزت بالتعبئة السلبية للأطراف (على سبيل المثال ثني اليد على الساعد) متبوعة بمقاومة متقطعة بشكل متقطع.
دراسة متعمقة: الفسيولوجيا المرضية المسؤولة عن أعراض الصلابة لم يتم فهمها بعد. تشير إحدى الفرضيات إلى أن من بين الأسباب الرئيسية وجود نشاط فوق الشوكة مفرط وغير قابل للسيطرة تجاه الخلايا العصبية الحركية ، مما يؤدي بعد ذلك إلى عدم قدرة الأفراد المتأثرين بمرض باركنسون على إرخاء الجماهير العضلية. من المهم التأكيد على أن الجمود يجب أن يُنظر إليه على أنه عَرَض إيجابي ينبع من نشاط البنى الأخرى للجهاز العصبي المركزي التي عادة ما تُثبط من العقد القاعدية.
- الرعاش: هذا العرض هو أيضا ممثل تماما لمرض باركنسون. إنه تذبذب إيقاعي لا إرادي ، منتظم ، لجزء من الجسم حول نقطة ثابتة ، على مستوى واحد. يمكن أن تكون هذه الهزة من النوع الفسيولوجي ، موجودة دائما ، ويمكن أن تظهر نفسها بشكل غير محسوس حتى أثناء بعض مراحل النوم. علاوة على ذلك ، يمكن أيضًا أن يكون مرضياً ، حاضراً فقط أثناء مرحلة الاستيقاظ وفقط في بعض مجموعات العضلات ، مثل الطرف البعيد ، الرأس ، اللسان ، الفك وأحياناً الجذع. أثناء الحركة ، في الفرد المتأثر بمرض باركنسون ، يختفي الرعاش أو ينقص بشكل واضح ، لكنه يظهر مرة أخرى بمجرد أن يذهب الطرف ليحتل وضعية الراحة. في هذه الحالة ، لا تتداخل الهزة بشكل كبير مع الأنشطة العادية للفرد. وقد لوحظ أن الزلزال يظهر بشكل عام في البيت ، مما يؤثر أكثر على اليد والأصابع مع ظاهرة تعرف باسم " الهزة المتموجة للحبوب " ، وهي حركة تشبه حركة عد النقود. في الممارسة العملية ، يتكون من ثني الأصابع في تركيبة مع اختطاف الإبهام. بعد عدة أشهر أو حتى سنوات ، تظهر هذه الأعراض أيضًا في الجانب الآخر. ومع ذلك ، بشكل عام ، في نصف المرضى يتجلى الزلزال على أنه العرض الأولي لمرض الزهايمر ، على الرغم من القلق والضغط اللذين يميلان إلى زيادة وتيرة حدوثه.
دراسة متعمقة: تم تطوير نظريتين ، والتي يبدو أنها عكس ذلك ، في محاولة لشرح كيفية ظهور الهزة الباقية في مرض باركنسون. في الفرضية الأولى ، نستند إلى حقيقة أنه في حين يتم تنشيط بعض الخلايا عن طريق تقلص العضلات أو بفضل إشارات واردة من هذا النشاط العضلي ، فإن بعض الخلايا تنشط بشكل متوازن قبل الهزة. وهي تمثل جهاز تنظيم ضربات القلب من الزلزال نفسه ، ومن الدراسات التي أجرتها Ohye ، فإنه سيكون موجودا في النواة الوسطى البطنية ، والتي تتلقى المخيخ والاسقاطات spal-thalamic. في وقت لاحق ، الحزم الهرمية ينقل الأنشطة الإيقاعية المهادية إلى الحركات العصبية الحركية في العمود الفقري. تدمير انتقائي لهذا الهيكل يمنع الهزة عند الراحة دون التأثير على الصلابة.
في النظرية الثانية ، من ناحية أخرى ، فقد تبين أن استراحة الهزة ، والتي تظهر نفسها كرد فعل منعكس لتفعيل المستقبلات الطرفية ، يمكن أن تتولد من الحركات الطوعية. في هذه الحالة ، يمكن أن تشمل الدائرة العصبية التي تشمل المغازل العصبية والعضلية ، المهاد ، القشرة الحركية والتي تنتهي من خلال حزم الهرمية على الحركات العصبية ، جهاز تنظيم ضربات القلب الهزة. وأخيراً ، فإنه من المعتاد للأشخاص المصابين بمرض باركنسون ، أن يشعروا برعشة "داخلية" ، غير مرئية للخارج ، لكن يشعر بها المريض نفسه.